|
Avertissement
|
Si vous arrivez
directement sur cette page, sachez que ce travail est un rapport
d'étudiants et doit être pris comme tel. Il peut donc
comporter des imperfections ou des imprécisions que le lecteur
doit admettre et donc supporter. Il a été
réalisé pendant la période de formation et
constitue avant-tout un travail de compilation bibliographique,
d'initiation et d'analyse sur des thématiques associées
aux technologies biomédicales. Nous
ne
faisons
aucun
usage
commercial
et
la
duplication
est
libre.
Si
vous
avez
des
raisons
de
contester
ce
droit d'usage, merci
de nous en faire part . L'objectif de la
présentation sur le Web est de
permettre l'accès à l'information et d'augmenter ainsi
les échanges professionnels. En cas d'usage du document,
n'oubliez pas de le citer comme source bibliographique. Bonne
lecture...
|
|
LA MAINTENANCE BIOMEDICALE ET MATERIOVIGILANCE
|

|

Aubin Paterne NZITA M'PASSI |
|
|
|
RESUME
L’amélioration de la
qualité des soins dans un hôpital passe aussi par une
meilleure
prise en charge de la maintenance biomédicale et de la
matériovigilance. C’est pour cette raison que tout atelier
biomédical doit définir une stratégie
d’organisation afin de pouvoir analyser et mesurer les actions
entreprises et proposer les axes d’améliorations.
L’atelier
biomédical doit être aussi une interface nécessaire
entre la direction et les services cliniques, médico- techniques
et transversaux.
Les enjeux sont
grands, la tâche est rude : l’amélioration du suivi et la
prise en charge des équipements, l’efficience et le retour
à l’équilibre financier d’ici l’horizon 2012 dans
la maintenance des dispositifs médicaux tout en augmentant
leurs disponibilités, relève certes d’une logique
antagoniste mais que l’atelier biomédical du centre hospitalier
Universitaire Raymond Poincaré doit malgré tout concilier.
C’est dans cette
optique qu’une stratégie est mise en place à savoir :Elaboration des procédures, prise
en charge de la maintenance interne, élaboration d’un plan de
maintenance préventive.
Mots clés : amélioration,
biomédical
;
maintenance,
matériovigilance,
stratégie,efficience,qualité
|
ABSTRACT
The improvement of the
care quality in a hospital also passes in charge by a better hold of
the biomedical maintenance and the matériovigilance. It is for
this reason that all biomedical shop must define a strategy of
organization in order to be able to analyze and to measure actions
enterprises and to propose axes of improvement.
The biomedical shop must be also a necessary interface between
the direction and services clinics, médico - technical and
transverse.
Stakes are big, the task is rough: the improvement of the follow-up and
the hold in charge of facilities, efficiency and the return to the
financial balance from here the horizon 2012 in the medical device
maintenance while increasing their availabilities, relief certainly of
logical antagonistic but that the biomedical shop of the center
hospitable Academic Raymond Poincaré must in spite of all to
reconcile.
It is in this optics that a strategy is setting up to know: Development
of procedures, taken in charge of the internal maintenance, development
of a preventive maintenance plan
Key words : improvement, biomedical; maintenance,
matériovigilance, strategy, efficiency, quality
|
Remerciements
Je tiens à remercier tout particulièrement
Monsieur
Mourad GHOMARI, Directeur des Équipements et de
l’Ingénierie Biomédicale au Groupe Hospitalier Ambroise
Paré – Raymond Poincaré – Hôpital Maritime de Berck
– Hôpital Sainte Périne (AP-HP). Je lui témoigne
ici ma sincère reconnaissance pour avoir joué le
rôle précieux de maitre de stage.
Je le remercie aussi pour sa disponibilité permanente, son
soutien et ses conseils éclairés.
J’adresse également mes remerciements à Monsieur
Pol-Manoël FELAN, responsable pédagogique et Monsieur
Gilbert
FARGES, enseignant chercheur à l’Université Technologique
de Compiègne (UTC).
Enfin, mon respect et ma reconnaissance vont également à
Isabelle MANIAGO, Technicienne biomédicale et responsable de
l’Atelier de l’hôpital de Raymond Poincaré et Monsieur
Matthieu WIDEHEM, Technicien biomédical pour m’avoir
facilité l’intégration au sein de l’équipe, pour
leur accueil chaleureux et leur attention permanente.
Sommaire
INTRODUCTION
1 – CONTEXTE
1.1 – Historique
de
l’Hôpital
Raymond
Poincaré
1.2 – Pôles
et
activités médicales
1.3 - Organisation
et
missions
du
Groupe
Hospitalier
1.4 –
Organisation et missions de la
DEIB
1.5 – Enjeux et
problématique
2 – ANALYSE DE
LA SITUATION
2.1 – Etat des lieux
2.2 - Cadre
réglementaire
2.3 - Situation
du
parc
des
équipements
2.4 - Classe et
obligation de
maintenance
3 – ACTIONS
MISES EN ŒUVRE
3.1 – Plan d’action
et planning
3.2 – Activités
réalisées
3 .2.1 - Maintenance
3.2.2 - Maintenance
corrective
3.2.3 - Contrat
de maintenance
3.2.4 - Maintenance
préventive
3.2.5 - Défalcation
des
équipements
3.2.6 - Matériovigilance
4 - EVALUATIONS
DES
ACTIONS
MISES
EN
ŒUVRE
CONCLUSION
GLOSSAIRE
BIBLIOGRAPHIE
ANNEXES
La mise en œuvre d’une stratégie de maintenance et de
matériovigilance efficace et efficience constitue un des aspects
essentiels de politique d’un service biomédical.
Ainsi, dans le cadre de la réorganisation de l’atelier
biomédical du Centre Hospitalier Universitaire Raymond
Poincaré sis à Garches en banlieue ouest de paris, une
étude a été réalisée afin de
redéfinir une nouvelle politique de maintenance et de
matériovigilance des dispositifs médicaux dans le but :
- De l’efficience et du retour à
l’équilibre financier en fin 2012,
- De l’amélioration du suivi et la
prise
en charge des équipements.
C’est dans cette optique, qu’un état de lieux a
été fait et suivi par la rédaction des
procédures, l’élaboration d’un plan de maintenance
préventive et la maintenance corrective : D’où cette
étude s’inscrit dans une logique d’audit et d’analyse
prospective.
1.1 – Historique
L'assistance Publique - Hôpitaux de Paris est un
établissement public de santé de ressort régional,
dont les activités se déploient principalement dans une
région très urbanisée comptant environs 11,5
millions d'habitants. Elle se compose de 38 hôpitaux et d'une
structure d'hospitalisation à domicile (HAD).
Réorganisée depuis 2009 en douze groupes hospitaliers,
elle s'organise progressivement en une prise en charge articulée
en trois niveaux.
Cette organisation doit permettre d'adapter son offre de soins aux
besoins de chaque territoire de santé, en cohérence avec
les autres acteurs sanitaires de la région.
 Figure 1
Figure 1
Ancien hôpital Raymond Poincaré
[14]
Implanté au cœur de l’Ouest
francilien, à Garches dans le 92, l’hôpital Raymond
Poincaré fait parti de l'Assistance Publique - Hôpitaux de
Paris et assure une triple mission de soins, d’enseignement et de
recherche.
Sa plus ancienne partie remonte au legs par testament en 1828 de Michel Brezin (Fig.2),
serrurier-mécanicien
en
chef
à
l’hôtel
de la
Monnaie de Paris, nommé à 36 ans directeur de la fonderie
de l’Arsenal de Paris par Napoléon Bonaparte, premier consul.
Son legs à l’administration des Hospices Civils de Paris devait
être employé à la fondation d’un hospice
destiné à la reconnaissance des services que lui avaient
rendus les ouvriers employés dans ses usines.
L’hospice de la Reconnaissance est construit en 1836 sur le terrain de
sa propriété du Petit-Létang, sur la commune de
Garches. Il accueille des vieillards indigents, anciens ouvriers " du
marteau ".

Figure
2
: Michel
BREZIN
–
fondateur
de
l’Hospice de la reconnaissance
[14]
C’est en 1928, sur les 16 hectares de terrain attenant
à l’hospice, que l’Assistance Publique entreprend la
construction de l’hôpital actuel afin d’y recevoir des malades
chroniques.
L’hôpital Raymond-Poincaré (Fig.3) est
inauguré le 14
décembre 1936, incluant dans ses murs l’hospice de la
reconnaissance - un siècle les sépare !
De cette époque datent les pavillons d’hospitalisation Letulle -
Netter et Widal construits en béton armé, moellon et
brique apparente. En 1941, un tiers des lits de malades chroniques sont
transformés en un service de chirurgie osseuse avec un bloc
opératoire.
La vocation de l’hôpital a connu deux mouvements successifs : A
partir de 1949 et jusque dans les années 6O, l’activité
de l’hôpital est essentiellement orientée vers les soins
et la rééducation des séquelles de
poliomyélite.
C’est d’ailleurs dans cet établissement que sont
formés les premiers kinésithérapeutes de
l’Assistance Publique.
Par la suite et progressivement, les services consacrés aux
poliomyélitiques sont transformés en services de soins,
de rééducation, de réadaptation et de
réinsertion pour des patients paraplégiques puis porteurs
d’autres troubles neurologiques invalidants. Un service de chirurgie
orthopédique et traumatologique est créé en 1956.
Actuellement, l’hôpital Raymond Poincaré est un
centre de référence dans la prise en charge de la
personne souffrant de handicaps lourds.

Figure 3:
L’hôpital Raymond Poincaré aujourd’hui
[14]
1.2
–
Pôles
et
activités
médicales
L’hôpital Raymond
Poincaré est spécialisé en Médecine
physique et de réadaptation adultes et enfants, en Consultations
pluridisciplinaires autour du handicap locomoteur et cognitif, en
Chirurgie orthopédique et réparatrice de l'adulte,
Réanimations médicale et chirurgicale de l'adulte,
Réanimation neuro-respiratoire et médecine de l'enfant,
Médecine interne et infectieuse, Maladies Tropicales,
Médecine légale et urgences médico-judiciaires,
Oncologie pédiatrique, il est notamment Centre de
référence des maladies neuromusculaires.
Il s’organise autour de 3 pôles tournés vers la prise en
charge des personnes handicapées (pôle Réadaptation
-Evaluation- Réinsertion), des enfants notamment atteints de
pathologies neuro-musculaires (pôle pédiatrie) et des
pathologies aiguës : chirurgie orthopédique, maladies
infectieuses (pôle aigu), il accueil une unité d’oncologie
pédiatrique depuis l’an 2006.
- Le pôle RER
est composé des unités de Médecine Physique et de
Réadaptation, des différents plateaux de
rééducation, salles d’ergothérapie, espaces
d’orthophonie, bassin de balnéothérapie, laboratoire du
mouvement, atelier d’appareillage, plate-forme nouvelle technologie,
gymnase d’activités physiques adaptées, du service de
Soins de Suite et de Réadaptation de l’hôpital Maritime de
Berck, du service des Explorations Fonctionnelles et de l’unité
de Pathologies Professionnelles et de Réinsertion.La prise en
charge des patients hospitalisés est pluridisciplinaire,
médicale, paramédicale, rééducative et
sociale.
- Le pôle aigu
comprend la réanimation, la chirurgie, les laboratoires et
l’imagerie médicale.
- Le pôle Pédiatrie comme son nom l’indique englobe toutes
les activités liées à l’enfant
notamment ceux qui sont atteints de maladies neuro- musculaire
1.2.1 - L’enseignement :
Le tiers des effectifs médicaux de l'hôpital Raymond
Poincaré sont des praticiens bi-appartenant c'est-à-dire
à la fois praticiens et enseignants rattachés à La
faculté Paris-Ouest en tant que professeurs ou maitres de
conférence des universités en même temps que
praticiens hospitaliers; en outre l’établissement comporte des
locaux universitaires et dispose d'un terrain de stage hospitalier
spécialisé (DEA, thèses), dont les
thématiques les plus abordées sont les maladies
neurologiques à la base du handicap, leur(s) traitement(s) et/ou
la prévention de leurs complications.
L’hôpital abrite aussi l’Institut de Formation en Soins
Infirmiers (IFSI) dont la vocation est de former des infirmiers et
aides-soignants. Trois années de formation en alternance sont
dispensées à près de 400 élèves.Par
ailleurs, L’Education Nationale dispense des cours du pré
élémentaire au collège auprès des enfants
hospitalisés, au sein même de l’hôpital, par le
biais de L’Etablissement Régional d’Enseignement Adapté
ainsi que le Lycée Toulouse Lautrec, implanté sur le
plateau de Vaucresson.
1.3
–
Organisation et missions du Groupe
Hospitalier
1.3.1 - Organisation du Groupe
hospitalier
Dans le cadre de la réorganisation des Hôpitaux de
Paris, de nouveaux regroupements en Groupes Hospitaliers sont en train
de se mettre en place progressivement, l’Hopital Raymond
Poincaré sera en groupe avec en plus de l’Hôpital Maritime
de Berck, l’Hôpital Ambroise Paré et l’Hôpital
Sainte Périne.
1.3.2 - Missions du Groupe
hospitalier
Les soins et la prévention, l'enseignement et la recherche
sont les missions fondamentales des 4 établissements du groupe
nord ouest (l’Hopital Raymond Poincaré, l’Hôpital Maritime
de Berck, l’Hôpital Ambroise Paré et l’Hôpital
Sainte Périne.)
1.3. 3 - ORGANIGRAMME DU GROUPE
HOSPITALIER (Figure 4)
Pour
telecharger
l'organigramme clic ici [13]
1.4 – Organisation
et
missions
de
la
DEIB
1.4.1 – Organisation :
La Direction des Equipements et de l’Ingénierie
Biomédicale (DEIB) du Groupe Hospitalier est installée au
sein de l’Hôpital Raymond Poincaré, elle est
dirigée par un Ingénieur Biomédical en Chef.
1.4.2 – Missions :
Les missions de la Direction des Equipements et de l’Ingénierie
Biomédicale s’articulent autour des trois axes à
savoir :
- Participer à l'acquisition et à
l'intégration des dispositifs médicaux au sein du Groupe
hospitalier.
- Assurer la maintenance des équipements
médicaux, leur disponibilité et leur
sécurité d'utilisation.
- Jouer un rôle de conseil, d’assistance et de veille
technologique et réglementaire.
1.4.2.1 - Acquisition et
Intégration des Equipements Médicaux :
La Direction des Equipements et de l’Ingénierie
Biomédicale a un rôle de conseil pour la politique
d’investissement et d’exploitation, la programmation et l’acquisition
des équipements médicaux.
Il participe à l’élaboration des Programmes d’Equipement
Médical pluriannuels et réalise des projets d’acquisition
en liaison avec les directions fonctionnelles ou services
concernés. Dans ce cadre, il organise et participe aux phases
d’intégration des équipements dans l’hôpital.
Ces opérations regroupent :
- la définition des besoins avec les
utilisateurs,
- la rédaction des cahiers des clauses techniques
particulières (cahier des charges),
- la participation aux procédures d’achat dans le
respect du Code des Marchés Publics,
- les études comparatives et la rédaction
des rapports de présentation,
- les études d’implantation des
équipements et le déploiement des technologies
médicales,
- le suivi des installations, réception et mise
en service,
- la formation des personnels.
- La Direction des Equipements et de l’Ingénierie
Biomédicale gère la réforme et le retrait des
équipements dont l’exploitation est arrêtée.
1.4.2.2 - Maintenance, Disponibilité et Sécurité :
La Direction des Equipements
et de l’Ingénierie Biomédicale met en œuvre les moyens
permettant
d’assurer la disponibilité des équipements
biomédicaux dans des
conditions de fonctionnement optimales. Il participe à la
sécurité et à
la qualité d’utilisation des dispositifs médicaux mis
à disposition des
différents utilisateurs et bénéficiaires.
Elle gère le parc des équipements biomédicaux dont
il a la
charge et assure leur traçabilité, tient et met à
jour son inventaire
depuis le programme d’investissement jusqu’à la réforme
des équipements.
La Direction des Equipements et de l’Ingénierie
Biomédicale gère les
prestations de maintenance internes ou externes. Elle met en œuvre et
contrôle les prestations de maintenance, réalise ou
sous-traite les
interventions.
Ces prestations sont la maintenance curative, la planification et la
réalisation des opérations de maintenance
préventive et des contrôles
de qualité des dispositifs médicaux.
L’ensemble de ces opérations comprend également les
phases de
diagnostic, d’assistance, de support technique et d’information des
utilisateurs.
Le suivi des actions réglementaires et sécuritaires en
matière de
dispositifs médicaux (conformité,
matériovigilance, radioprotection)
trouve sa place dans la fonction maintenance.
1.4.2.3 - Conseil, Assistance et Veille Technologique :
La Direction des Equipements et de l’Ingénierie
Biomédicale a un rôle
d’assistance et d’expertise technique auprès des Directions de
l’établissement dans le domaine des dispositifs médicaux.
Elle propose
des prestations d’aide et de conseils auprès des équipes
médicales et
soignantes en matière de définition de besoins, de choix
et
d’exploitation des dispositifs médicaux. Cette assistance
technique et
méthodologique prend en compte l’environnement
réglementaire, les
contraintes et les conditions d’installation ; participe ou conduit des
projets ayant trait aux équipements et à leurs
environnements (plateaux
techniques), à des activités d’innovation ou
ponctuellement de
recherche. Il peut engager des audits ou des expertises du
fonctionnement, de la conformité ou de l’efficacité des
équipements et
dispositifs médicaux.
La veille technologique, réglementaire et normative en
matière d’équipements médicaux fait
également partie de ses attributions.
1.4.3 - Composition de l’atelier biomédical
L’atelier biomédical doit assumer au quotidien avec ses
deux
techniciens la gestion d’importants flux entrant et sortant des
dispositifs médicaux.
- Réception des colis de pièces
détachées et
équipements neufs ou retour de réparation
- Défalcation des équipements à
réforme
Les surfaces utilisées sont très variables mais
apparaissent
globalement insuffisant au regard des nécessités de
zonage pour
différentes tâches (corrective, préventive,
contrôle
qualité/performance).
A cet égard on peut distinguer les surfaces de gestion de
stockage et de rangement des équipements :
- Réception et dépôt des
dispositifs médicaux (couleur jaune)
- Equipement neuf ou en retour de
réparation en attente de livraison (couleur bleue)
- Dispositifs
médicaux pour maintenance corrective et préventive chez
le fournisseur
(couleur rouge)
- Dispositifs médicaux en attente de pièces
rechanges
pour la maintenance corrective interne (couleur grise)
1.5- Enjeux et Problématique du stage
Les enjeux importants(Fig.5), actuellement,
dans les hôpitaux
concernent les axes suivants :
- Un enjeu financier :
la
maîtrise
des
dépenses
d’exploitation.
- Un enjeu qualité
: la sécurité sanitaire et la qualité du service
rendu au patient.
- Un enjeu professionnel
: la crédibilité externe et la satisfaction
interne « des services clients ».
En ce qui concerne l’Hôpital Raymond Poincaré,
l’enjeu principal, en plus de la qualité et la
sécurité, concerne les deux points suivants :
• L’efficience et le retour à
l’équilibre financier en fin 2012.
• L’amélioration du suivi et la prise en
charge des équipements.
Le problème est d’ordre financier et de prise en charge des
équipements. Il m’a été demandé de
participer dans le cadre de mon projet de stage d’aider à
résoudre ces deux problèmes.
La stratégie à mettre en œuvre concerne :
• La réduction des coûts de
maintenance,
• La réduction des délais
d’intervention,
• Le contrôle à la réception du
matériel,
• Le contrôle avant d’envoyer le
matériel dans les services, …
De plus, il nécessaire d’assurer la crédibilité de
l’atelier biomédical auprès des services cliniques,
médico-techniques et transversaux aux risques éventuels
concernant la matériovigilance.
2 - ANALYSE DE LA SITUATION
2 .1 – Etat de
lieux
- Retard sur le traitement des dossiers à rattraper :
Attente Traitement, Attente Commande, Attente devis, Attente
Intervention et Attente Facturation.
- Absence d’un Plan de Maintenance Préventive
adapté à l’inventaire réactualisé.
En raison du passage d’une sous traitance totale de la maintenance
à une maintenance interne (> à 50%), il devient
nécessaire de mettre en place les actions suivantes :
- Mise en place d’une fiche d’intervention interne.
- L’achat d’outillage approprié.
- Mise en place des procédures de maintenance
interne.
- Mise en place d’un système de pièces de
rechanges en stock.
- Mise en place d’une bonne gestion documentaire (manuel
d’utilisation, logiciel, CD)
- Mise en place d’une maintenance interne
opérationnelle.
2.2 - Cadre
réglementaire
La réglementation n’a cessé, année
après année, de s’étoffer constituant un cadre
juridique exigeant.
Plusieurs textes réglementaires ont abouti à
l’arrêté du 3 mars 2003 décrivant ainsi les
minima requis pour l’exercice de la maintenance des dispositifs
médicaux dans les établissements de santé publics
et privés.
La Directive 93/42/CEE du 23
aout 1993 [1]
Elle impose le marquage CE et évoque la notion de qualité
pour les dispositifs médicaux. Les constructeurs et les
établissements de santé ont l’obligation d’assurer le bon
fonctionnement des dispositifs médicaux et la
sécurité des patients et des utilisateurs.
L'arrête du 03 octobre
1995 [2]
Cet arrêté impose dans les établissements de
santé de mettre en place une organisation pour s’assurer que les
matériels et dispositifs médicaux pour
l’anesthésie et la surveillance post-interventionnelle :
• sont contrôlés lors de leur
première mise en service et lors de toute remise en service
conformément aux préconisations du constructeur,
• font l’objet d’un contrôle de bon
fonctionnement avant chaque utilisation sur des patients,
• et font l’objet d’une maintenance
organisée.
Le décret 96-32 du 15
janvier 1995 [3]
Il décrit la surveillance du risque de dangerosité des
dispositifs médicaux lors de leur utilisation et de ce fait
l’organisation de la matériovigilance.
La loi du 1 juillet 1998
N°98-535 [4]
Par cette loi, le Législateur souhaite voir élaborer un
outil pour le maintien de la conformité des performances du
dispositif médical mis sur le marché et en service. Cette
demande se traduit dans la préparation d'un décret
d'application qui responsabilise l'exploitant pour assurer la
sécurité des patients et des utilisateurs des dispositifs
médicaux.
Ces contrôles de qualité doivent être
réalisés en interne/externe par des personnes ou
organismes habilités à réaliser ce type de
contrôle.
La directive
européenne 98/79/CEE [5]
Elle spécifie dans son article 21 l'obligation de
maintenance pour les dispositifs médicaux.
La norme AFNOR XFS
99-170 [6]
Elle apporte les exigences et les recommandations nécessaires
à la mise en place d'un système qualité pour la
maintenance des dispositifs médicaux en priorité au sein
du service biomédical d'un établissement de santé.
Elle s'applique également aux autres acteurs tels que les
fabricants, les distributeurs et les sociétés de
maintenance.
2.3 - Situation
du
parc
des
équipements
La liste des équipements (Fig.6) a
été extraite du
logiciel SAP vers un tableur Excel, afin de pouvoir la modifier.
Avec le technicien biomédical, nous avons retravaillé
cette liste pour y apporter des modifications : appareils
réformés. Suite à ces modifications, l’inventaire
fait ressortir que le Centre Hospitalier de Raymond Poincaré
dispose de 3255 dispositifs médicaux.
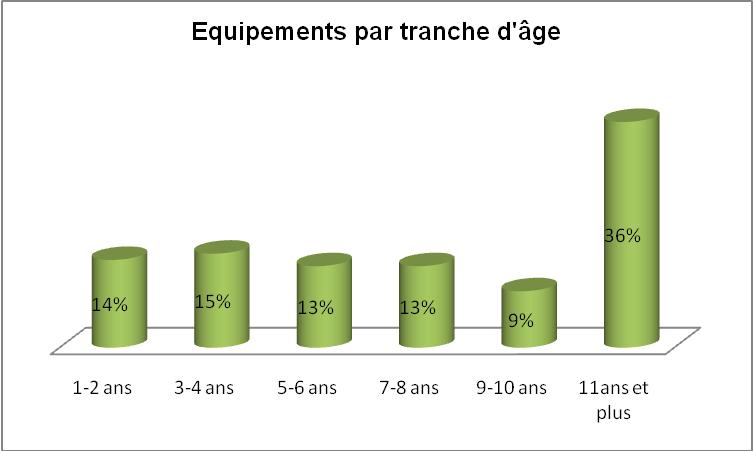
Figure 6:
Vétusté des équipements
[13]
2.4
-
Classe et obligation de maintenance
2.4.1- Les règles de
classification
Les règles de classification [7]
ont
été
instituées sur la base des critères suivants :
• La durée d’utilisation du dispositif,
• Le caractère invasif ou non du
dispositif,
• Le type chirurgical ou non du dispositif,
• Le caractère actif ou non du
dispositif,
• La partie vitale ou non du corps
concerné par le dispositif.
Une fois définie la classe à laquelle appartient son
dispositif, le fabricant doit établir une déclaration CE
de conformité après avoir apporté la preuve que
son dispositif satisfait aux exigences essentielles (de
sécurité et de santé des patients) de la directive
qui lui est applicable.
Les dispositifs médicaux sont classés selon l’usage
prévu par le fabricant, ainsi que le mode d’action du
dispositif. Un appareil peut donc avoir des classes différentes
en fonction de son utilisation et de son lieu d’installation
Le législateur européen, après avoir
établi les critères de classification à l’annexe
IX de la directive 93/42/CEE, à clairement
indiqué que les fabricants sont responsable de la classification
de leur dispositifs médicaux. Ainsi, les dispositifs
médicaux sont répartis en 4 classes : classe I, classe
IIa, classe IIb et classe III en fonction de leur niveau de risque
croissant.
Tableau 1
Classification des DM en fonction du risque
Classe I
|
Faible
degré de risque
|
Classe II a
|
Degré
moyen de risque
|
Classe II b
|
Potentiel
élevé de risque
|
Classe III
|
Potentiel
très sérieux de risque (comprend les DM implantables
actifs)
|
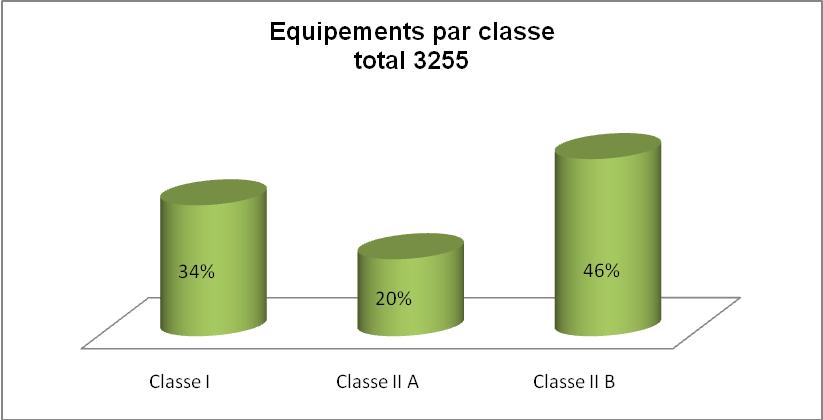
Pour définir la classe des équipements (Fig.7), j’ai repris
la liste éditée suite à l’inventaire. J’ai
affecté à chaque équipement la classe
correspondante en me référent à son code CNEH,
à son emplacement et à son utilisation. Par rapport
à ce travail, il en ressort que sur 3255
équipements, 1109 sont de classe I, 656 de classe IIa, 1490 de
classe IIb, aucun de classe III.
2.4.3
-
Obligation
de
maintenance
Suite à la définition des classes des dispositifs
médicaux, il a fallu déterminer si les équipements
étaient soumis à une maintenance obligatoire ou non(Fig.8).
Ci-dessous la liste générale des dispositifs
médicaux soumis à l’obligation de maintenance par rapport
au décret N° 2001-1154 du 05 décembre 2001[8]
et de
l’arrêté du 03 mars 2003 [9]
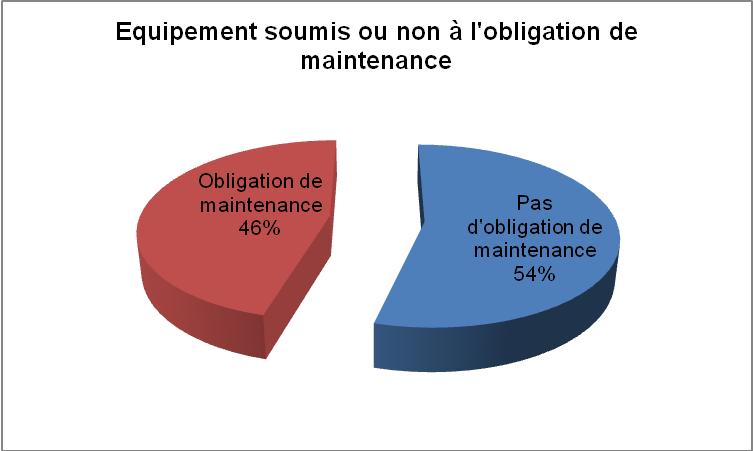 Figure 8
Figure 8:
Répartition
d'équipements
par
obligation
de maintenance
ou non
[13]
3
-
ACTIONS MISES EN OEUVRE
3.1-
Plan d’action et planning
Action N°1 : Traitement des
dossiers des prestataires externes.
Objectif :
rattraper le retard sur l’ensemble des dossiers soit pour chaque
technicien:
5 dossiers sur Attente traitement,
5 dossiers sur Attente bon de commande
10 dossiers sur Attente devis
10 dossiers sur Attente intervention
10 dossiers sur Attente facture
Descriptif : Pendant
mon arrivé il y avait au total plus de 300 dossiers en attente.
Echéance :
à court terme.
Action N°2 :
Améliorer la gestion des manuels d’utilisation des dispositifs
médicaux.
Objectif : Rendre
accessible les manuels d’utilisation pour tous les techniciens du
service.
Descriptif : Pour cela
nous avons recensé les manuels d’utilisations existant, les CD,
les logiciels et nous les avons mis sur le dossier partagé
(dossier accessible par tous les techniciens) afin de pouvoir les
consulter au moment voulu.
Echéance :
court terme.
Action N°3 : Rédiger la
fiche d’intervention interne. (voir annexe 1)
Objectif : Mettre en
œuvre une fiche d’intervention pour la maintenance corrective interne,
la maintenance préventive interne et le contrôle de
qualité.
Descriptif : Afin de
suivre la traçabilité des interventions, nous avons
élaboré une fiche d’intervention pour la maintenance et
le contrôle de qualité.
Echéance :
court terme.
Action N°4 : Faire la commande des
pièces de rechanges.
Objectif : l’atelier
soit équipé des pièces de première
nécessité afin de réduire les délais
d’indisponibilité des dispositifs médicaux.
Descriptif : au fur et
à mesure que nous avons commencé à prendre en
charge la maintenance interne, nous avons commandé les
pièces (batteries, chargeur,…).
Echéance : long
terme.
Action N°5 : Faire la commande
d’outillage.
Objectif :
améliorer les conditions de travail.
Descriptif : Pour
mieux pendre en charge les interventions sur les dispositifs
médicaux, il a fallu faire la commande d’un outillage
approprié.
Echéance :
court terme.
Action N°6 : Faire de la
maintenance interne.
Objectif : minimiser
les coûts, réduire le délai d’attente.
Descriptif : Une
semaine après mon arrivée nous avons commencé
à faire des réparations interne.
Echéance : long
terme.
Action N°7 : Rédiger les
procédures : Maintenance corrective interne, Maintenance
corrective externe, Alerte ascendante, Alerte descendante et la
Défalcation
Objectif :
Décrire pour une activité donnée, la façon
de procéder et la façon de faire,
les rôles des acteurs et les missions des entités
concernées ainsi que la méthode et la marche à
suivre pour obtenir un résultat.
Descriptif :
La conception et la mise en place de toute procédure devra
s’asseoir sur un raisonnement logique et cohérent, permettant de
répartir les rôles et les responsabilités dans le
processus de décision et d’exécution.
La méthode la plus appropriée pour élaborer une
procédure consiste à soulever une séquence de
questions clés : Quoi ? Qui ? Où ? Quand ? Comment ?
Qu’est ce qu’on fait ? Qui le fait ? Comment on fait ? Où
s’effectue le travail ? Quel est le service concerné ? à
quel moment s’effectue le travail ? Quand commence le travail ? Quand
s’achève-t- il ?….
L’étape préliminaire d’analyse de l’existant,
d’inventaire et de formalisation des pratiques en usage, une fois
achevée, Elle sera suivie d’une étude approfondie des
procédures établies, en vue de leur amélioration
et afin d’aboutir, à terme, à la mise en place des
procédures répondant aux critères de
simplification, de rigueur, de transparence, de faisabilité et
de contrôlabilités recherchées.
a - Présentation
et contenu de la procédure :
Au niveau de la forme :
Pour mieux harmoniser et uniformiser les documents de travail, les
procédures doivent être élaborées selon un
canevas donné. Sur toute procédure on doit retrouver sur
la première page :
- Logo de l’hôpital Raymond Poincaré ;
- Référence et code de la procédure ;
- Numéro de la page / nombre total des pages ;
- Noms des rédacteurs, vérificateurs,
approbateurs et leurs visas ;
- Dates d’élaboration, de vérification et
d’application ;
- Services destinataires de la procédure (pour
information, pour application…).
En en-tête des autres pages on doit retrouver une cartouche
contenant :
- Référence et code de la procédure,
- Numéro de la page / nombre total des pages.
Au niveau du fond :
La procédure doit décrire de façon claire et
précise la manière d’effectuer une tâche ou un
ensemble de tâches. Elle doit comprendre :
- Objet de la procédure et l’explication du titre;
- Domaine d’application (à quoi et où
s’applique) ;
- Contenu de la procédure ;
- Références des textes utilisés
(règlements, circulaires, notes,..) ;
- Documents joints (formulaires, modèles de documents,
imprimés …).
- Annexes (Définitions, Terminologie,
Références, Modèles et imprimés)
Un schéma synoptique (logigramme, flux gramme,…) qui
schématise la marche à suivre, les étapes à
parcourir, le temps mis pour l’exécution de chaque étape,
les acteurs et services concernés, sera annexée chaque
fois que possible.
La procédure doit décrire et traduire l’ensemble de
tâches à effectuer avec une répartition claire des
attributions et des responsabilités.
b - Identification et
codification de la procédure :
Les procédures doivent avoir une référence
d’identification permettant aux utilisateurs de connaître
facilement le service émetteur et le sujet auquel elles se
rapportent.
La codification utilisée doit préciser le domaine
d’application, le sous domaine (activité) et le numéro de
la procédure à trois chiffres.
Domaine / sous domaine / n° xxx
Exemple : GDM/MCI/001
GDM : Gestion des Dispositifs Médicaux
MCI: Maintenance corrective Interne
c- Elaboration des
procédures :
L’élaboration de procédure passe obligatoirement par
trois phases : rédaction, vérification et approbation.
Rédaction :
Les procédures sont rédigées par les personnes
chargées de les appliquer. Ces personnes sont assistées
éventuellement par leurs responsables immédiats. Une
procédure transverse peut être rédigée par
l’ensemble des acteurs intervenant dans l’activité objet de
cette procédure .Pour plus d’efficacité et de
cohérence des procédures, la démarche
participative est recommandée dans leur mise en œuvre.
Vérification :
Les vérificateurs de procédures sont les responsables
immédiats chargés de faire appliquer la procédure.
Pour les procédures transversales, les vérificateurs sont
les
représentants des structures concernées par le domaine
d’application de ces procédures et sont chargés de
superviser les activités de ces procédures.La
vérification consiste à :
- Contrôler que le document est clairement
rédigé ;
- S’assurer que ce qu’on écrit est conforme à ce
qu’on fait ;
- Vérifier son adéquation par rapport aux textes
et orientations en vigueur ;
- Vérifier sa présentation par rapport au
modèle retenu.
Approbation
:
Une fois les procédures rédigées,
vérifiées par la hiérarchie puis validées
par le comité chargé de leur suivi, elles sont soumises
à l’approbation du Directeur.
Echéance : long terme
Action N°8 : Elaboration d’un Plan
de maintenance Préventive
Objectif :
réaliser un plan de maintenance préventive afin de
parvenir à concilier les différents impératifs de
maintenance des dispositifs médicaux en priorité sur
certains équipements jugés sensibles.
Descriptif : ce plan
doit notamment prévoir pour chaque équipement
nécessitant une telle maintenance, la procédure et le kit
de remplacement (pour maintenance préventive en interne) la
période de réalisation, la fréquence, la date de
la prochaine maintenance préventive et le coût de celle-ci.
Ce plan doit exprimer la stratégie de la maintenance
préventive de l’atelier biomédical en s’appuyant sur des
études économique sérieuse distinguant ainsi ce
qui est financièrement plus intéressant entre la sous -
traitance ponctuelle et la réalisation exclusivement en interne
Echéance :
long terme.
3.2
– Activités réalisées
3.2.1- Maintenance
La norme NF EN-13360 définit la maintenance comme
étant « l’ensemble de toutes les actions techniques,
administratives et de management durant le cycle de vie d’un bien,
destinées à le maintenir ou le rétablir dans
un état dans lequel il peut accomplir une fonction requise
» [10]. La définition
fait bien la
différence entre
la maintenance préventive qui a pour but de maintenir en
état et la maintenance corrective qui a pour but de
rétablir un état. Dans le milieu hospitalier, la
maintenance a toute son importance : elle permet de prévenir une
éventuelle rupture de la continuité des soins, une
dégradation de la qualité de soins, ce qui entraîne
un danger potentiel pour le patient.
3.2.1.2- Stratégie
d’organisation de la maintenance [11]
La fonction maintenance repose sur les principes
d’organisation suivant :
- Un inventaire physique des biens fiables.
- Une gestion documentaire rigoureuse comprenant
l’intégralité des contraintes réglementaire ainsi
que les recommandations du constructeur.
- La définition de plan de maintenance.
- La mise en œuvre en interne et externe des plans.
- L’archivage systématique de tous les documents
(contrats, bon d’intervention, rapport d’intervention) afin de garantir
la traçabilité.
3.2.1.1- Objectifs de la
maintenance biomédicale
Le but des activités de la maintenance biomédicale
sont :
- La disponibilité d’équipements.
- La sécurité des patients et des
utilisateurs.
- La protection de l’environnement de travail.
- La qualité du service rendu.
- La préservation de la valeur des immobilisations
3.2.2- La
maintenance corrective
Dans la norme NF NE-13360, la maintenance corrective
est définie comme étant « la maintenance
exécutée après détection d’une panne
et destinée à remettre un bien dans un état dans
lequel il peut accomplir une fonction requise»[10].
Par définition, la maintenance corrective (Fig.9)
intervient
après
une
défaillance
et
consiste à la corriger en
cherchant la cause pour remettre en état de fonctionnement
l’appareil Dans le milieu hospitalier, la maintenance a toute son
importance : elle permet de prévenir une éventuelle
rupture de la continuité des soins, une dégradation de la
qualité de soins, ce qui entraîne un danger potentiel pour
le patient. C’est ainsi une procédure à été
mise place pour une bonne prise en charge des équipements. (voir
annexe 2)
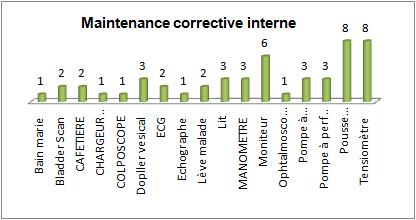
Figure 9:Maintenance
corrective
interne
[13]
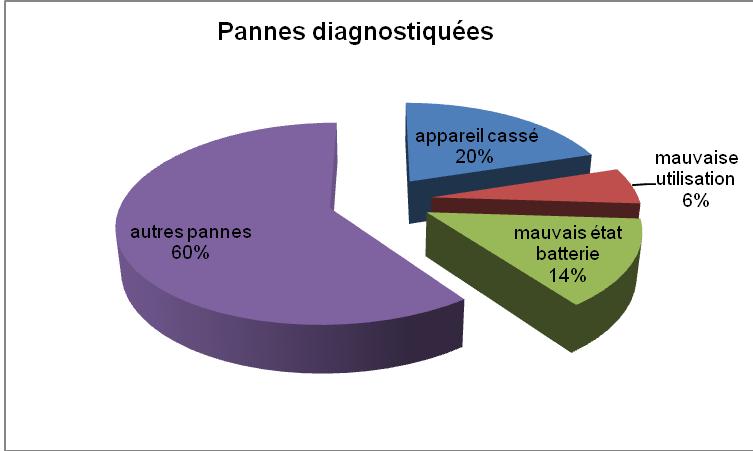 Figure 10
Figure 10:Répartition
des pannes diagnostiquées
[13]
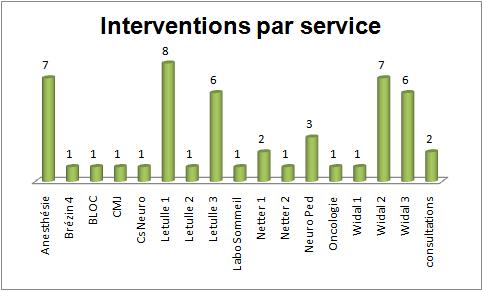 Figure 11
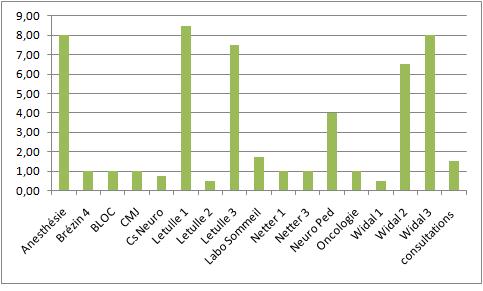
Figure 11
:Intervenntion par service
[13]
Charge en heures
par service
Figure
12:Répartition
par
charge
en
heures
[13]
3.2.3 - Contrats
de
maintenance
Plusieurs contrats (Fig.13) ont été
signés avec des
prestataires pour assurer la maintenance préventive pour
certains, la maintenance préventive et curative pour d’autres.
Sur les 1490 équipements de classe IIb avec maintenance
obligatoire, 233 sont couvert par un contrat de maintenance incluant
les visites de maintenance préventive, ce qui représente
15%. La maintenance préventive est effectuée par des
prestataires extérieurs pour les équipements d’imagerie
médicale, les évaporateurs de gaz anesthésique, la
centrale de surveillance et les ventilateurs. Il reste donc 85% des
appareils concernés par l’obligation sur lesquels un programme
de maintenance préventive est à mettre en place.
Afin de suivre la traçabilité des interventions, deux
procédures maintenance corrective ont été
établies sur site et hors site (voir annexe 3)
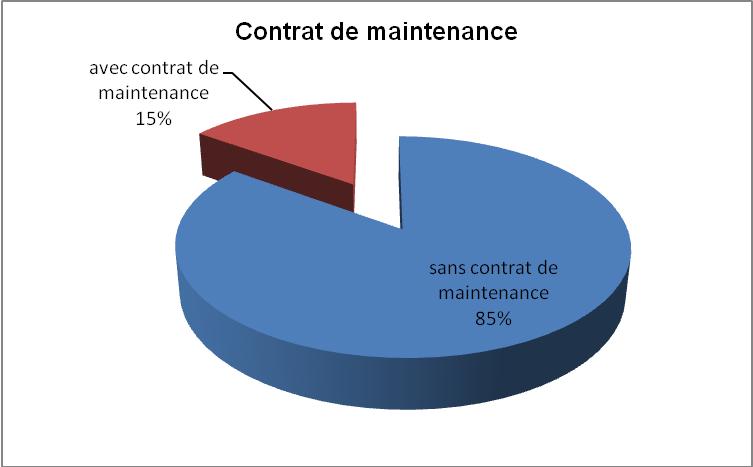 Figure 13
Figure 13
: Répartition d'équipements avec ou sans contrat de
maintenance
[13]
3.2.4 - La
maintenance
préventive
D’après la norme NF EN-13360[10],
la
maintenance
préventive est définie comme étant « la
maintenance exécutée à intervalle
prédéterminé ou selon des critères
prescrits, et destinée à réduire la
probabilité de défaillance ou de dégradation du
fonctionnement d’un bien.». La maintenance préventive a
donc pour objectif la prévention des défaillances par des
actions programmées.
3.2.5 - Défalcation
Quand les équipements sont
destinés à une mise à la réforme, il y a
une procédure de défalcation qui permet cette
réforme de l’équipement (voir annexe 4a et annexe 4b ). La
demande de la
réforme est effectuée par le cadre de service ou par le
technicien biomédical. Elle est ensuite validée par le
Directeur des Equipements.
Voici quelques exemples permettant la défalcation d’un
équipement :
1. obsolescence de
sécurité : les conditions de
sécurité ne peuvent plus être garanties par le
dispositif médical dans les indications cliniques initialement
revendiquées et peuvent compromettre l’état clinique et
la sécurité des patients, et ceci compte tenu de
l’évolution de l’état de la technique.
2. obsolescence de performance
: les caractéristiques et performances initiales du dispositif
médical ne peuvent plus être maintenues et ne permettent
plus de répondre aux exigences des pratiques cliniques
initialement revendiquées par le fabricant ou préciser
par la réglementation.
3. obsolescence d’utilisation
: l’utilisation du dispositif médical ne peut plus se faire dans
les conditions définies par le fabricant, car une composante de
son environnement n’est plus accessible ou a évolué.
3.2.6 – Matériovigilance[12]
Les dispositifs
médicaux utilisés dans les hôpitaux sont de nature
très variée :
- Certains
sont
fixes
et
réutilisés
pour
plusieurs
patients
(appareils
de
radiologie
par
exemple)
;
- D’autres sont mobiles et
réutilisables (lit) ou stérilisables (matériel de
chirurgie) ;
- D’autres sont à usage unique,
que leur durée d’utilisation soit longue (pace maker,
cathéter) ou courte (seringues, aiguilles …).
Il est identifié lorsqu’il génère un accident, un
incident ou un risque d’incident. C’est dans cet optique que nous
allons répondre à ces questions afin d’élaborer
les procédures ascendantes (voir annexe 5) et
descendantes (voir
annexe 6)
De quoi s’agit-il en
matériovigilance ?
Il s’agit de la surveillance des incidents ou des risques d'incidents
pouvant résulter de l'utilisation des dispositifs
médicaux après leur mise sur le marché.
La matériovigilance comporte :
- Alerte ascendante : Le signalement
et l'enregistrement des incidents ou des risques d'incidents à
l’AFSSAPS.
- Alerte descendante : Le traitement
et suivi du signalement descendant (la réalisation d’actions
correctives et préventives venant de l’AFSSAPS).
Pourquoi
une
matériovigilance ?
La sécurité d’emploi d’un dispositif médical,
comme tout autre produit de santé, ne peut être garantie
totalement.
Son utilisation n’est donc pas exempte de risque. La survenue d’un
événement indésirable peut être liée
soit au dispositif lui-même, en fonctionnement de l’appareil,
soit enfin à son utilisation (ces différents facteurs
pouvant être additionnels).
Par ailleurs, les soins dispensés à l’hôpital
connaissent une technicisation croissante avec une intensification du
recours aux dispositifs médicaux, d’où la
nécessité d’une vigilance accrue face à des
dispositifs souvent innovants pour lesquels il existe un manque de
recul. D’où la nécessité de signaler un incident
mettant en cause un dispositif médical.
Qui doit signaler ?
Tout utilisateur, des dispositifs médicaux, et professionnel de
santé pouvant être amené à utiliser ces
dispositifs, ainsi que les tiers (professionnel de santé non
utilisateur, et toute personne détenant des informations
relatives à un incident ou risque d’incident, à
l’exception du patient lui-même).
A qui faut-il signaler
l’incident ?
- Auprès du correspondant local
de matériovigilance dans l’établissement de santé
où a eu lieu l’incident.
- Directement auprès de la
cellule de matériovigilance de l’AFSSAPS pour les professionnels
de santé libéraux et les fabricants.
Que
signaler ? (voir fiche CERFA – Annexe 7)
4 - EVALUATIONS
DES ACTIONS MISES EN ŒUVRE
Nous pouvons dire que sept sur huit des actions mises en œuvre ont
rencontré un succès, par contre la dernière action
(plan de maintenance préventive) n’a pas été
terminée faute de temps, cependant les bases ont
été posées pour que l’équipe
biomédicale puisse prendre le relais.
A ce jour nous
laissons un atelier biomédical qui :
- Assure la maintenance interne à 80%.
- Effectue la réalisation d’un contrôle à
l’arrivée de l’équipement et avant livraison du
matériel réparé.
- Assure le suivi des interventions externe dans un
délai raisonnable.
- Effectue le suivi des pièces détachées.
- Dispose des procédures écrites sur la
maintenance , la matériovigilance et la défalcation.
- Assure une bonne gestion documentaire.
CONCLUSION :
La prise en charge directe de la maintenance interne des
équipements biomédicaux par les techniciens permet :
- l’efficience dans la gestion des budgets d’exploitation de
l’atelier biomédical,
- et l’amélioration du suivi et de la prise en charge
des équipements dans l’intérêt du patient.
Dans cette optique, les
maintenances préventives et curatives de niveau 2 peuvent
être prises en charge en interne, dans les années à
venir.
Il faut ajouter à cela le remplacement des équipements
existants notamment ceux dont la durée est supérieure
à dix ans afin de lutter contre l’obsolescence du parc,
génératrice des coûts de maintenance
élevés et de risque accrus.
C’est pour cela, je propose les recommandations suivantes pour
l’atelier biomédical :
- Lancer une enquête de satisfaction aux services
clients au bout de six mois.
- Faire une auto évaluation des pratiques
biomédicale au bout d’une année en s’appuyant sur
les items de la grille du Guide des Bonnes Pratiques
Biomédicales en Etablissement de santé.
- Mener une démarche dans le sens de la politique du
renouvellement des équipements qui ont plus de dix ans.
- Besoin de recruter un troisième technicien
biomédical pour assurer un bon fonctionnement de l’atelier
biomédical.
- Demander deux locaux supplémentaires pour stocker :
un local pour les équipements neufs et l’autre pour les
équipements de récupération ou de
défalcation.
- Trouver un plus grand local pour l’atelier biomédical
dans les deux années avenir.
Enfin, ce stage a été très enrichissant pour
moi aussi bien dans mon projet professionnel que dans ma vie
privée.
Glossaire
ABC : Attente bon de commande
AD : Attente devis
AF : Attente facture
AI : Attente intervention
AT : Attente traitement
CE: le marquage CE matérialise la conformité de
l’équipement à des exigences qui renvoient à des
normes européennes harmonisées qui traduisent les
exigences essentielles en spécifications techniques
CEE : Communauté Economique Européenne.
CGS : Coordination Générale des Soins
CNEH : Centre National de l’Expertise Hospitalière
DAF : Direction des Affaires Financières
DAMSRC : Direction des Affaires Médicales, de la
Stratégie et de la Recherche Clinique
DEIB : Direction des Equipements et de l’Ingénierie
Biomédicale
DPMI : Direction du Plateau Médico - Technique
DQGR : Direction de la Qualité et de la gestion des Risques
DRH : Direction des Ressources Humaines
DSEL : Direction du Service Economique et Logistique
DSI : Direction du Système d’Information
DTM : Direction des Travaux et de la Maintenance
DUSSH : Direction des Usagers et du Service Social Hospitalier
GH : Groupe Hospitalier
HAD: Hospitalisation A Domicile
IFSI: Institut de Formation de Soins Infirmiers
SAP : Suivie des Affaires de Production
BIBLIOGRAPHIE
[1] : Directive 93/42/CEE du conseil
du 14 juin 1993
relative aux
dispositifs médicaux, JOCE du 12 juillet 1993, numéro
L169/1.
[2] : Arrêté du 03
octobre 1995 «
Modalités
d’utilisation et de contrôle des matériels et dispositifs
médicaux assurant les fonctions et actes cités aux
articles D.712-43 et D.712-47 du code de la santé publique
», couramment appelé « arrêté
d’anesthésie et salle de réveil », JORF octobre
1995.
[3] : Décret N° 96-32 du
15 janvier 1996
relatif à la
matériovigilance exercée sur les dispositifs
médicaux et modifié par le décret N° 99-145 du
4 mars 1999.
[4] : Loi du 1er juillet 1998 N°
98-535 : maintien
de la
conformité des performances du dispositif médical.
[5] : Directive Européenne
98/79/CEE :
l'obligation de
maintenance pour les dispositifs médicaux.
[6] : Norme AFNOR XPS 99-170 :
maintenance des
dispositifs
médicaux, septembre 2000.
[7] : Parcours du dispositif
médical : Guide
pratique des dispostifs medicaux
document consulté sur le site http://www.has-sante.fr
( 15 juin 2011)
[8] : Décret n° 2001-1154
du 5
décembre 2001 relatif
à l’obligation de maintenance et au contrôle de
qualité des dispositifs médicaux prévus à
l’article L.5212-1 du code de la santé publique (3ème
partie : Décret), JORF n° 284 du 7 décembre 2001. NOR
: MESP0123968D.
[9] : Arrêté du 3 mars
2003 fixant les
listes des
dispositifs médicaux soumis à l'obligation de maintenance
et au contrôle de qualité mentionnés aux articles
L. 5212-1 et D. 665-5-3 du code de la santé publique. NOR :
SANP0320928A.
[10] : Norme NF-EN-13360 :
définition des types
de maintenance
[11] : Faire évoluer votre
maintenance,
document consulté
sur le site http://www.ingexpert.com
(05 mai 2011)
[12] : Guide de la
matériovigilance 1998,
document
consulté sur le site http://www.materiovigilance.org
(02
juin 2011)
[13]: Maintenance biomedicale et
Matériovigilance,abih2011,mpassi nzita aubin
[14]:hôpital raymond
Poincaré ( atelier biomédical)
retour sommaire